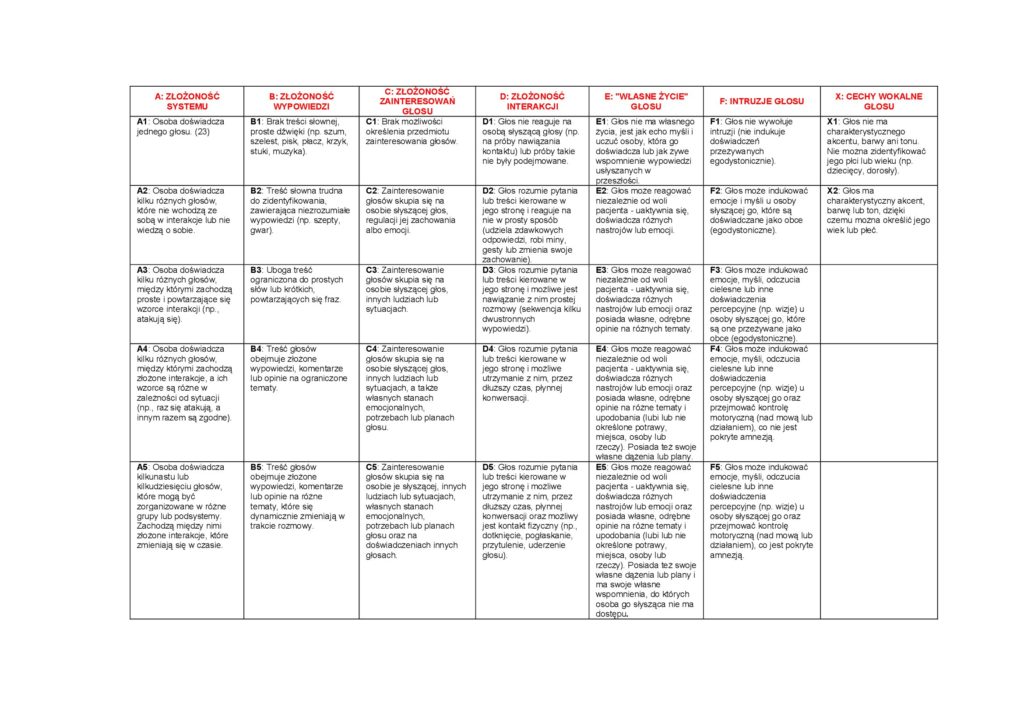
Inwentarz Odcięcia i Kompartmentalizacji (The Detachment and Compartmentalization Inventory, DCI)
Inwentarz
The Detachment and Compartmentalization Inventory (DCI) opracowany przez Butler, Dorahy i Middleton (2019) powstał w odpowiedzi na potrzebę narzędzia różnicującego dwa teoretycznie odrębne rodzaje dysocjacji: odcięcie (detachment) i kompartmentalizację (compartmentalization). Autorzy skonstruowali pozycje w oparciu o przegląd teorii dysocjacji, 29 istniejących skal oraz opinię ekspertów; po pilotażu i redukcji pozycji finalna wersja zawiera 22 pozycje: 10 dla kompartmentalizacji, 10 dla odcięcia i 2 pozycje kontrolne. W badaniu walidacyjnym DCI wypełniło online grupy: próbka niekliniczna i kliniczna, a narzędzie wykazało dobrą wewnętrzną spójność, rozróżnialność czynnikową (dwuczynnikowa struktura), konwergentną i dyskryminacyjną trafność względem innych miar dysocjacji oraz zgodność z zasadami konstruowania testów psychometrycznych. DCI korelowało sensownie z DES i SDQ oraz odwrotnie z uważnością (MAAS), co wspiera teoretyczne różnice między mechanizmami odcięcia a fragmentaryzacji funkcji psychicznych. W praktyce klinicznej DCI jest proponowany jako krótki, samodzielny screening pozwalający ujawnić przeważający mechanizm dysocjacyjny u pacjenta, co może wspomagać diagnostykę różnicową i wybór strategii terapeutycznych (np. interwencje integrujące pamięć przy wysokiej kompartmentalizacji vs. techniki regulacji afektu i uważności przy dominującym odcięciu).
Przygotowana polska wersja nie została na razie poddana walidacji na grupie polskiej.
📋 Struktura DCI
- 22 pozycje w sumie:
- 10 pozycji mierzących kompartmentalizację
- 10 pozycji mierzących odcięcie
- 2 pozycje kontrolne (sprawdzające spójność odpowiedzi)
- Skala odpowiedzi: każda pozycja oceniana jest na 5-stopniowej skali Likerta:
- 0 – Nigdy
- 1 – Rzadko
- 2 – Czasami
- 3 – Często
- 4 – Zawsze
Kompartmentalizacja (Compartmentalization) — pozycje:
- Itemy: 1, 3, 5, 7, 9, 11, 13, 15, 17, 19
- Te pozycje dotyczą objawów takich jak: amnezja, trudności z dostępem do wspomnień, przejęcia kontroli przez części, działania bez świadomości, fragmentacja funkcji wykonawczych.
Odcięcie (Detachment) — pozycje:
- Itemy: 2, 4, 6, 8, 10, 12, 14, 16, 18, 20
- Te pozycje odnoszą się do doświadczeń takich jak: depersonalizacja, derealizacja, odrętwienie emocjonalne, poczucie obserwowania siebie z zewnątrz, dystansowanie od doznań.
Pozycje kontrolne (walidacyjne):
- Itemy: 21, 22
- Służą do oceny spójności odpowiedzi i nie są wliczane do wyników podskal.
Zliczanie wyników:
Oblicz średnią dla każdej podskali:
- Zsumuj punkty z 10 pozycji danej skali
- Podziel przez liczbę pozycji (zwykle 10; jeśli brakuje odpowiedzi, można liczyć średnią z dostępnych, o ile brakujących jest nie więcej niż 2)
- Nie wliczaj pozycji 21 i 22 — służą one do oceny spójności odpowiedzi i nie są interpretowane klinicznie.
Interpretacja wyników
- Wysoki wynik w kompartmentalizacji:
- Wskazuje na fragmentację funkcji psychicznych: amnezje, trudności z dostępem do wspomnień, przejęcia kontroli przez części, objawy przypominające DID.
- Może sugerować potrzebę pracy nad integracją pamięci, tożsamości i funkcji wykonawczych.
- Wysoki wynik w odcięciu:
- Wskazuje na dystansowanie od doznań: depersonalizacja, derealizacja, emocjonalne odrętwienie.
- Może sugerować potrzebę interwencji opartych na uważności, regulacji afektu i przywracaniu kontaktu z ciałem.
Praktyczne wskazówki
- Wyniki nie są normatywne — nie ma ustalonych progów klinicznych, ale wartości powyżej 2.5 (średnia) mogą wskazywać na istotne nasilenie danego mechanizmu.
- DCI nie służy do diagnozy zaburzeń dysocjacyjnych, lecz do rozpoznania dominujących mechanizmów dysocjacyjnych i wspomagania planowania terapii.
- Zaleca się interpretację wyników w kontekście wywiadu klinicznego i innych narzędzi (np. DES, SDQ-5).
Żródło: Butler, L. D., Dorahy, M. J., & Middleton, W. (2019). The Detachment and Compartmentalization Inventory (DCI): Development and validation of a new measure of dissociative experiences. Journal of Trauma & Dissociation, 20(3), 250–272. https://doi.org/10.1080/15299732.2019.1571894